青松康護王燕妮:2050年人均GDP25%花在長期照護?該提前打算了!發表時間:2021-12-07 09:44 一、誰來照護? 小花是幫助即将離開醫院的患者安排院外康複護理服務的資深管家,她的辦公桌上總有很多幫助減壓的妙物:萌得一塌糊塗的小熊,可随意揉捏的仿真包子……問小花她最需要用到這些減壓玩具的是什麼時候,她不提那些時間緊任務重的項目,而會說起最讓她揪心但又無奈的故事。 A爺爺家保姆目前還沒有安排好,找了合作的公司、前後安排了五位,第一位上工當天家中有突發事件無法上門;第二位試用了一天不滿意;第三位面試通過了、但家屬在溝通完具體工作後要求換人;第四位試用期間每次上衛生間都超過一小時;第五位保姆候選人在面試以後表示這家的家屬不好溝通,拒絕上門……
盡管A爺爺的家屬最早打通小花的電話是因為住院時聽說了這家提供專業康複護理的機構,但在實際聯系的時候還是堅決要求先解決找住家保姆的需求,認為專業服務都無法立刻讓他們得到解脫,隻能以後再說。
小花和她所在的機構似乎選錯了方向——市場對保姆、護工需求更旺,為什麼不做?
來自家政服務航母級平台的靜姐說:“都說老年護理需求很大,可是在我們所有的服務裡,照顧失能半失能老人的價格是最低的,而且成單率也極低。盡管如此,絕大部分家庭對老年護理人員的能力要求卻超出了對其他家政服務的水平。一份付出難以得到合理回報、還需要強大的抗壓能力和體力的工作,很難吸引和留住大量的從業者,到底該怎麼做?” 二、前言 根據第七次全國人口普查數據,我國60歲及以上人口2.64億,占總人口比例為18.70%(其中,65歲及以上人口為1.91億,占總人口13.50%)。與2010年相比,60歲及以上人口的比重上升5.44個百分點。随着人口老齡化國情教育的普及和老齡事業、老齡産業的發展,“撫養比”、“未富/未備先老”、“9073”、“長期照護/長期護理”等相關詞彙也越來越多的出現在各種政策文件、新聞報道、行業分析、人們的日常對話中。 2019年7月15日,國務院正式發布了《關于實施健康中國行動的意見》和《關于印發健康中國行動組織實施和考核方案的通知》,成立了健康中國行動推進委員會,并同時發布了《健康中國行動(2019-2030年)》,把《意見》中的15項行動進行細化。根據這些國家政策和行動解讀,我國将通過普及健康知識、參與健康行動、提供健康服務、延長健康壽命等基本路徑,全方位幹預健康的影響因素、關口前移,盡可能預防、減少疾病和失能,以較低成本取得較高健康績效,落實健康中國戰略。
2019年11月,中共中央、國務院印發《國家積極應對人口老齡化中長期規劃》(《規劃》),按照近期(到2022年)、中期(到2035年)及遠期(到2050年)劃分,為我國積極應對人口老齡化提供了一份戰略性、綜合性、指導性文件。其中部署的五個工作之一,就是“打造高質量的為老服務和産品供給體系”。《規劃》中特别提到,要積極推進健康中國建設,建立完善綜合連續、覆蓋城鄉的老年健康服務體系,包括健康教育、預防保健、疾病診治、康複護理、長期照護、安甯療護。
過去五年裡我國所試點的“長期護理保險制度”,被認為解決了失能人員生活照料和護理問題,減輕了家庭負擔,發展壯大了一批長期護理服務機構,還在一定程度上幫助綜合醫院緩解了床位緊張的壓力。根據國家醫保局數據,目前49個長期護理保險制度試點城市參保人數達1.34億人,累計享受待遇人數為152萬人。試點基金每年收入和支出均超過200億元。
在對當前長期護理保險制度試點和擴大試點熱情高漲的同時,我們也無法回避一個問題,那就是:一些比我國更早進入老齡社會的發達國家正在小心翼翼嘗試繞開的長期照護支付無底洞,我們是否有破解之法? 而就在2021年11月22日的國家衛生健康委辦公廳《關于開展老年醫療護理服務試點工作的通知》和2021年11月24日的《中共中央國務院關于加強新時代老齡工作的意見》(《意見》)先後發布,一時間在各類媒體刷屏,引發了新的熱議。關于後者特别值得關注的提法,包括“挖掘老齡社會潛能,激發老齡社會活力”,和“凸顯健康老齡化概念”。
如果說“老”這個字的刻闆印象常常是和“遲緩”、“灰色”、“弱勢”有關,人們對于“衰老”難免存有恐懼和擔憂,那麼随着《意見》逐步得到解讀和落實,“健康老齡化”無疑将為打破這種陳舊觀念、共建共享長壽社會帶來積極希望的方向。 三、長期照護支付無底洞效應? 按當前情況測算,2030年我國失能老年人照護負擔将達到萬億元規模,到2050年超過5萬億元人民币,相當于失能人員每年人均1萬美元的照護費用。要知道2050年中國的人均GDP預測也就4~5萬美元,按這個計算豈不是有20~25%都要花在長期照護上?
與資金壓力相比,勞動力缺口比開篇時提到的故事更加不容樂觀。即便我們假設國家和社會能夠承擔這種純消費、不生産的經濟壓力,要用這樣的模式發展長期照護服務隊伍,照顧将近一億失能老人所需要的數千萬護理人員,又要從哪裡來呢?就算能找到大量願意長期從事這一工作的人,這麼多人犧牲的生活質量和他們本來可能在其他領域其他崗位上創造的價值,又有誰來彌補? 長期照護的資金和勞動力缺口是老齡化過程中最難解的難題,其根源是被動治療和護理的傳統理念,是以功能代償為主的護理方式,以及目标缺失或模糊的護理計劃。這是年輕社會普遍存在的被動健康觀不适應老齡社會積極主動健康的要求所導緻的。 以美國為例,在所有發達國家中,美國醫療衛生花費占GPD的比重遠超其他國家,但美國人“買到”的健康結局是不是同樣優越呢?美國國民健康方面的指标并沒有優于、甚至落後于其他發達國家,人均預期健康壽命和預期壽命之間相差12.4歲。盡管一些規模較大的保險公司早在1975年就發行了第一代長期護理商業保險産品,并采取市場化運作模式不斷嘗試改進,但面對保險和服務體系發展碎片化的現狀,已經不堪醫療重負的民衆很難再選擇增加額外的保險費,美國的商業性長期護理保險并沒有得到計劃中的發展。由政府托底的特殊人群中,65歲以上的老年人主要靠老年醫療照護保險(Medicare)和針對貧困人群的醫療救助計劃(Medicaid)解決醫療保健費用。随着人口老齡化程度不斷加深和整個醫療保健體系的發展,美國也從被動報銷老年人診療和住院費用轉向通過支付機制引導服務創新。比較突出的例子包括老年人綜合護理項目(PACE),通過對社區中高齡、衰弱、同時患有多種慢性疾病的老年人群進行多學科主動管理、整合型照護幹預,盡可能減少老年人急性醫療問題的發生,推遲其進入長期護理階段的時間。 日本比中國早三十年進入老齡社會,而且跑步進入了深度老齡化階段。關于人口老齡化高速進展的過程中會面臨的各種新問題、新挑戰,日本積累了大量獨特的經驗。2000年,日本政府啟動了“健康日本21”這一面向二十一世紀的第三次國民健康促進運動,将提高生命質量,延長健康壽命作為目的,明确了老年人健康教育和健康促進的戰略目标。同年開始的日本介護保險制度正是在這個戰略背景下實施的。表面上看來,這一制度是為越來越多需要長期護理的中老年人的服務需求得到滿足進行制度安排,其帶來的财政負擔和服務提供壓力隻會日益加重。而如果深入了解介護保險的服務設計、支付機制和二十年來的發展,就會發現其原則與“健康日本21”高度一緻,那就是借助“未病”(ME-BYO)這樣的模式,盡早識别健康危險因素,通過改善日常生活習慣來降低慢性疾病的發病率和死亡率,消除、減少或延緩失能失智的發生,提高生命質量,延長健康壽命。如何避免落入長期照護的支付無底洞,通過健康促進等手段來減少需求進而實現控費,将是日本政府的長期關注重點。
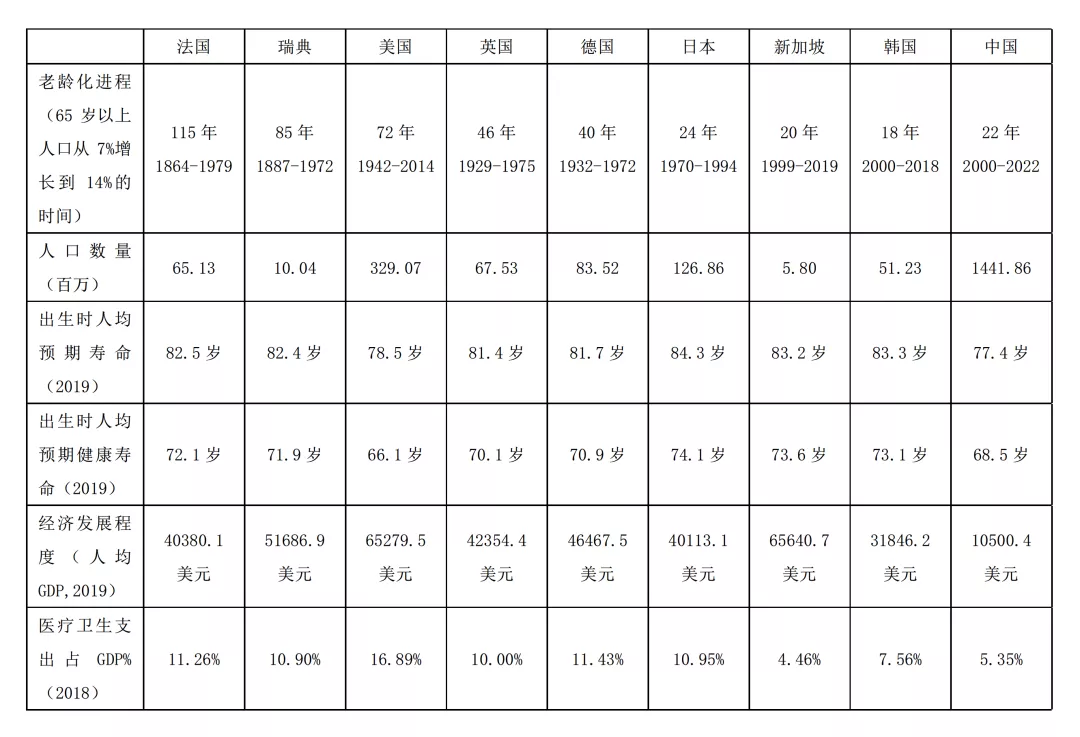
表1:部分代表性國家老齡化與健康相關指标對比 從比我國更早進入老齡社會的國家經驗來看,長期照護支付問題的解決并沒有“主流”或者“普遍”模式,更沒有标準答案。如果能及早認識到“老齡化≠衰弱化”、“長期照護≠失能護理”,按照國家最新發布的《意見》進行主動健康、積極賦能的醫養整合型長期照護體系搭建,我們完全有希望讓“支付無底洞”變成刻舟求劍的僞命題。 四、破解長期照護支付無底洞效應的中國方案 我們面臨一個曆史的機遇。如果能創建一個積極、健康老齡化的中國樣闆,不僅是中國老百姓之幸,也将為世界提供一個破解長期照護支付無底洞效應的新思路。在我看來,這個思路需要包含理念、體系、方法這三個層面。
(1)中國自古就有“上醫治未病”的理念(順便八卦一下,日本人備受推崇的ME-BYO健康老齡化“新”模式,漢字就是“未病”),我們需要轉變對健康的認知和觀念譜系。人類對健康的認知并非一成不變。随着人類從年輕社會(短壽時代)進入老齡社會(長壽時代),主要死亡原因從戰争、瘟疫、傳染病、急性病轉為慢性疾病,醫療保健的重心也随之轉移。19世紀的醫學力求解決不适症狀,20世紀開始定義和研究具體疾病的診療,到了21世紀,以全人(holistic)、全周期(life-course)、全人群(population)的“健康”為導向,我們對于健康的認識在不斷發展。
為了改變年輕社會長期普遍存在的被動健康觀及其不适應老齡社會所導緻的悲觀和焦慮,我國健康政策需要前瞻性的為人口主動健康發展趨勢提前做出布局,包括:建立精神、社會、身體三個維度的整體健康指标體系和綜合功能幹預系統,強調精神在健康行為中的引領作用和個體積極持續的主觀能動性所擔負的健康主體責任,關切全生命周期的生活質量與醫療服務的價值導向,重點投入發展與全人群健康促進、疾病及失能失智預防有關的健康事業和模式。
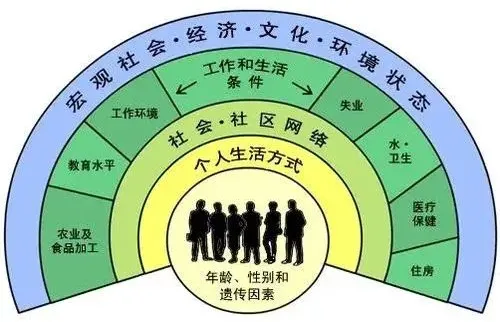
(2)借近年來大火概念“健康的社會決定因素(social determinants of health, SDOH)”,我們可以提倡建立“全要素健康社會體系”。越來越多國家的現狀和研究證據表明,影響健康的決定因素中,醫療隻占到8%-20%,其他絕大部分是包含社會經濟因素、環境和行為等在内的社會決定因素。構建優質高效的健康社會體系,應該全盤考慮所有可以通過政策引導來影響的抓手,特别是投入産出效益更高的要素。醫療保健的支付體系,需要擺脫當前絕大部分國家将90%以上經費投入到以治療為主的已有醫療服務的被動報銷現狀,而應作為優化資源配置的風向标,構建一個包含醫療技術進步、健康幹預模式改進、健康相關産品服務質量提高、組織結構升級等全要素在内,涉及優生優育、生活方式、健康行為、宜居環境、醫康護養等全方位的,綜合改善人群健康水平的社會體系。
(3)從實現上述理念、建立全要素健康社會體系的角度,我們的應對方法應該從被動承受照護負擔到主動降低照護依賴。經濟更發達、比我國更早進入老齡社會的國家普遍推崇居家護理、家庭照護模式,将機構床位留給最迫切需要機構護理的高齡、重度失能失智人群。我國的健康政策也需要充分認識到養老機構床位“忙閑不均”、過半空置、造成了大量資源浪費的現狀,及時調整,鼓勵以重建和維護個體自我健康照顧能力為目标的居家照護體系建設。而對于傳統意義上認為需要長時間、高消耗的照護服務資源投入的群體,不能延續年輕社會階段消極解決照護負擔的思路,避免因為無法承受的照護資金需求和無法解決的勞動力缺口而陷入被動。應該更加積極的通過健康促進和整合照護,預防、減少或推遲風險人群進入失能失智階段的比例和時間,降低照護依賴,提高生活質量,達到控制費用和增加滿意度的雙重效果。
2021年至2030年是聯合國和世界衛生組織确立的“健康老齡化行動十年”。剛剛發布的世衛組織文件《整合連續的長期照護》(Framework for countries to achieve an integrated continuum of long-term care)也是未來十年服務體系建設的重要指導框架。考慮到人口快速老齡化和随之而來的以慢性非傳染性疾病為主的疾病譜變化,為了盡可能保障全人群在整個生命曆程中的生活質量,有必要基于功能康複護理原則和整合照護模式,不斷完善以人為中心、價值為導向的主動健康服務體系。我國率先完成的醫養整合照護(ICOPE)第一階段試點,初步實現了這方面的系統和工具本地化,有助于下一階段的證據積累,為我們在這個關鍵的十年裡破解難題提供抓手。 參考文獻: [2] 黨俊武. 《國家積極應對人口老齡化中長期規劃》全文解讀[J]. 老齡科學研究, 2019, 7(12):6. [3] 黨俊武. 構建适應老齡社會的"主動健康觀"[J]. 老齡科學研究, 9(2):11. 2021. [4] 範春雨. 日本高齡者醫療保險制度對我國的啟示[J]. 勞動保障世界, 2019, 000(020):36. [5] 李紅梅. 長期護理保險制度已試點5年,參保人數達1.34億人[N]. 人民日報, 2021-08-13(19). [6] 李元. 我國失能老人長期照護資金規模的測算分析[J]. 人口學刊, 2018(5):8. [7] 王璐, 何梅. 首批長期護理保險試點城市實施方案及實施效果比較研究[J]. 中國初級衛生保健, 2021, 35(9):3. [8] 中華人民共和國國務院. 國家積極應對人口老齡化中長期規劃 [EB/OL]. [2019-11-24]. http://www.gov.cn/zhengce/2019-11/21/content_5454347.htm [9] 朱大偉, 于保榮. 基于蒙特卡洛模拟的我國老年人長期照護需求測算[J]. 山東大學學報(醫學版), 2019. [10] 世界衛生組織. 世界醫療衛生報告. 2000年-2021年. https://www.who.int/news/item/07-02-2000-world-health-organization-assesses-the-world's-health-systems https://www.who.int/data/stories/world-health-statistics-2021-a-visual-summary [11] 世界銀行. 2020年世界發展指标數據庫. https://data.worldbank.org/ 文章筆者:王燕妮,青松康複護理集團/青松健康科技創始人CEO,世界衛生組織健康老齡化工作組專家,世界經濟論壇全球未來理事會成員、全球青年領袖,中國老年學和老年醫學學會常務理事,對外經濟貿易大學經濟學學士,INSEAD MBA,清華大學-約翰·霍普金斯大學醫療衛生管理博士研究生(DrPH Candidate),阿斯彭學會中國研究員,中法青年領袖。 文章來源于水木巴村,作者王燕妮。
文章分類:
青松動态
|